Wann eignet sich eine IVF, wann eine ICSI und was ist eigentlich der Unterschied? Erfahre mehr über die beiden Behandlungen in diesem Artikel.
Alles Wichtige zum Unterschied zwischen ICSI und IVF
- Die Erfolgsraten von ICSI und IVF betragen jeweils um die 30 %
- IVF eignet sich bei normaler oder leicht eingeschränkter Spermienqualität
- ICSI wird in der Regel bei stark eingeschränkter Spermienqualität durchgeführt
- Bei einer Befruchtung nach Social Freezing wird immer eine ICSI durchgeführt
- IVF und ICSI kosten zwischen CHF 5'000 und CHF 8'000 pro Behandlungszyklus
ICSI oder IVF abhängig von individuellen Voraussetzungen
Wenn du kurz vor einer Kinderwunschbehandlung stehst, fragst du dich vielleicht, was eher für dich geeignet ist: ICSI oder IVF? Doch keine Sorge, diese Entscheidung trifft glücklicherweise dein Kinderwunscharzt bzw. deine Kinderwunschärztin. Denn je nach euren individuellen Voraussetzungen hat die eine oder andere Methode die besseren Erfolgsaussichten auf eine Schwangerschaft.
In diesem Beitrag erfährst du, was die IVF von der ICSI unterscheidet, welche Voraussetzungen erfüllt sein müssen und wie die Erfolgschancen für beide Methoden stehen.
Was ist der Unterschied zwischen IVF und ICSI?
Sowohl die IVF, als auch die ICSI sind beides Methoden der künstlichen Befruchtung. Bei beiden Behandlungen werden die Eierstöcke mit Hormonen stimuliert, damit möglichst viele Eizellen heranreifen, die später im Labor mit Spermien befruchtet werden. Der einzige Unterschied besteht in der Befruchtungsmethode.
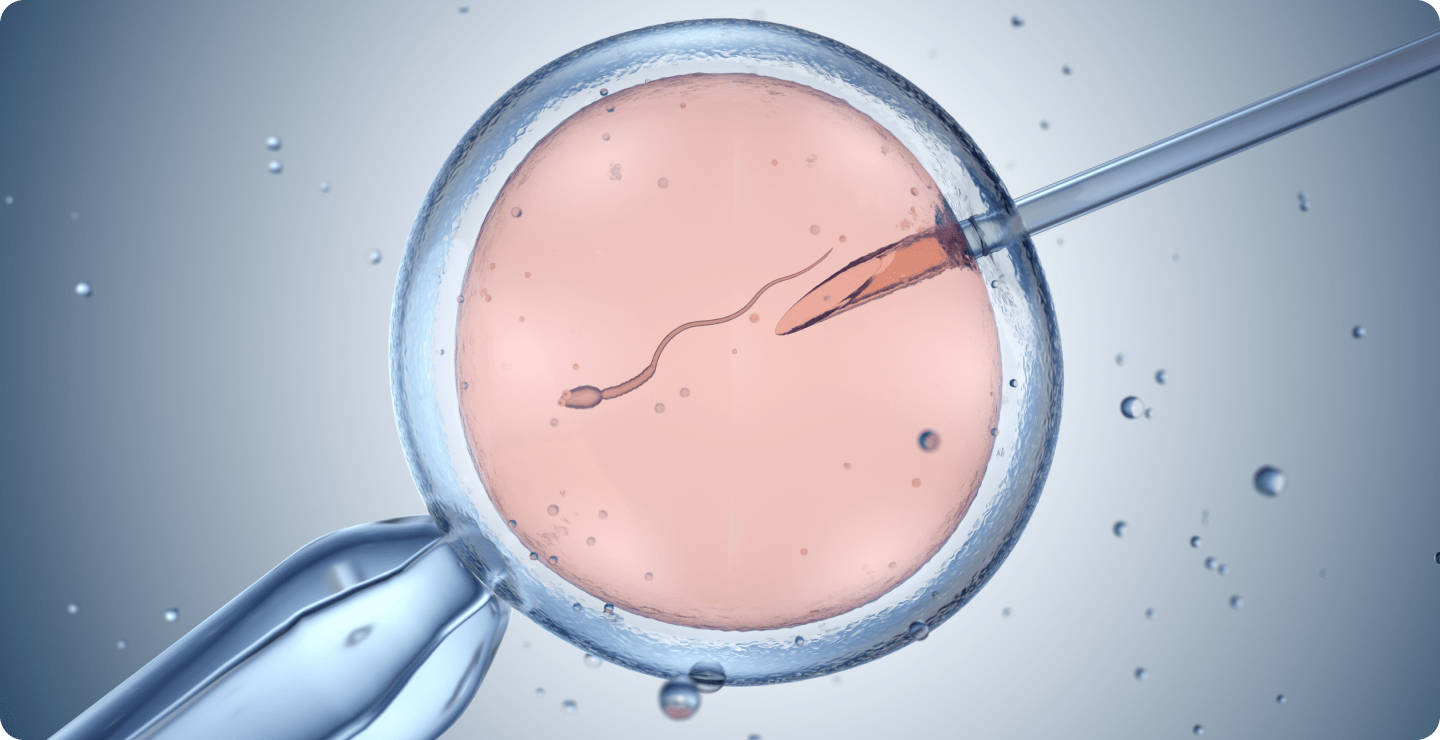
IVF-Behandlung
Bei der In-vitro-Fertilisation (IVF) werden Eizelle und Spermien in einer Petrischale zusammengebracht, wo die Befruchtung der Eizelle auf natürliche Weise stattfindet. Diese Methode eignet sich besonders für Paare, bei denen keine schwerwiegenden Probleme mit der Spermienqualität vorliegen.

ICSI-Behandlung
Bei der Intrazytoplasmatischen Spermieninjektion (ICSI) wird ein einzelnes Spermium direkt in die Eizelle injiziert. Diese Methode wird häufig gewählt, wenn die Spermienqualität eingeschränkt ist oder bereits mehrere IVF-Behandlungen erfolglos waren oder die Befruchtungsrate sehr niedrig war.
Einer Studie zufolge wird die ICSI in der Reproduktionsmedizin immer häufiger angewendet, auch wenn es dafür keine klare Indikation gibt. So gab es beispielsweise einen Anstieg für die ICSI-Methode um 100 % im Mittleren Osten. Auch in den USA stieg die Rate von 36 % in 1996 auf 76 % in 2012 an.

Habe ich bessere Chancen mit einer IVF oder einer ICSI?
Die Chance mit einer IVF oder ICSI schwanger zu werden beträgt jeweils 30 %, wenn die Voraussetzungen dafür erfüllt sind. Liegen keine Indikationen für eine ICSI vor, liegen die Chancen bei einer IVF genauso gut (oder sogar höher) und sind oft mit geringeren Kosten verbunden.
In diesem Video spricht Dr. med. Dirk Wallmeier, über die Erfolgschancen einer IVF und ICSI (zum Abspielen des Videos einfach auf das Bild klicken):
Die Erfolgschancen liegen zwischen 25 bis 40 % und nehmen mit dem Alter der Frau ab. - Dr. med. Dirk Wallmeier
Eine verhältnismässig kleine Studie hat IVF und ICSI bei Paaren mit normaler Spermienqualität (Normozoospermie) und normalem Ansprechen auf die hormonelle Stimulation (Normoresponder) verglichen. Darin zeigte sich, dass die IVF zu signifikant höheren Befruchtungs- und Einnistungsraten führte. Auch die biochemische und klinische Schwangerschaftsrate lag höher als bei der ICSI.
Die Studie geht nicht detailliert auf die Gründe ein, warum IVF in diesem Szenario überlegen war. Es gibt jedoch einige mögliche Erklärungen:
- Natürliche Selektion: Bei der IVF können sich die aufbereiteten Spermien auf natürliche Weise mit der Eizelle verbinden. Dies ermöglicht eine Art natürliche Selektion der besten Spermien, was zu einer besseren Befruchtung und Embryoqualität führen könnte.
- Mechanische Beschädigung: Die ICSI beinhaltet das direkte Injizieren eines Spermiums in die Eizelle, was zu einer mechanischen Beschädigung führen kann. Dies könnte die Befruchtungs- und Einnistungschance verringern.
Eine andere Studie, die ergänzend zur normalen Spermienqualität der Partner auch das fortgeschrittene Alter der Frau als mögliche Indikation für eine ICSI heranzog, kam zu dem Schluss, dass eine ICSI gegenüber einer IVF keine Vorteile, insbesondere auf die Embryoentwicklung und Lebendgeburtenrate, brachte.

Wann wird eine ICSI anstatt IVF durchgeführt?
Generell gilt: IVF ist die Methode der Wahl, wenn ausreichend Spermien im Ejakulat vorhanden sind und die Spermienqualität nicht oder nur leicht eingeschränkt ist. Eine ICSI wird durchgeführt, wenn die Spermienqualität stark eingeschränkt ist, die Beschaffenheit der Eizelle beeinträchtigt ist, bei der Präimplantationsdiagnostik (PID) oder bei Social Freezing.
In folgenden Fällen wird eine ICSI anstatt einer IVF durchgeführt:
- Geringe Spermienqualität: Bei eingeschränkter Spermienqualität, sprich einer geringen Beweglichkeit der Spermien oder einer grossen Anzahl abnorm geformter Spermien, ist die ICSI oft die bessere Wahl. Laut den seit 2021 geltenden Referenzwerten der Weltgesundheitsorganisation (WHO) sollten mindestens 4 % der Spermien normal geformt sein und mindestens 42 % der Spermien beweglich sein.
- Geringe Spermienzahl: In der Regel sollten 15 Millionen Spermien pro Milliliter enthalten sein, um eine ausreichende Anzahl an beweglichen und normal geformten Spermien für die Befruchtung per IVF zu gewährleisten. Ist nur wenig Sperma vorhanden, etwa durch eine Spermienentnahme mit TESE und/oder infolge einer Erkrankung (z. B. Klinefelter-Syndrom), kommt nur eine ICSI in Frage.
- Erfolglose IVF-Zyklen: Wenn bereits mehrere IVF-Versuche erfolglos waren und die Eizelle nicht durch die Spermien befruchtet werden konnte, kann ICSI eine Alternative sein, um die Befruchtungsrate zu erhöhen. In 10-20 % der Fälle schlägt ein Befruchtung mittels IVF fehl. In solchen Fällen kann eine Notfall-ICSI (oder Rescue-ICSI) eingesetzt werden, um die Eizellen doch noch zu befruchten.
- Präimplantationsdiagnostik (PID): In der Regel wird im Zusammenhang mit einer PID eine ICSI durchgeführt. So kann die Biopsie der Embryonalzellen (Trophektodermbiopsie) in einem etwas späteren Entwicklungsstadium durchgeführt werden, wenn der Embryo bereits das Blastozystenstadium erreicht hat. Dies kann die Genauigkeit der PID erhöhen und das Risiko für den Embryo verringern. Die PID eignet sich besonders zur Vermeidung der Weitergabe von Erbkrankheiten oder bei wiederkehrenden Fehlgeburten.
- Endometriose: Bei Endometriose-Patientinnen wird ICSI oft aufgrund einer vermuteten verminderten Befruchtungsrate eingesetzt. Studien deuten auf mögliche Veränderungen der Eizellen hin, die den Befruchtungsprozess beeinträchtigen könnten. Eine Studie verglich konventionelle IVF und ICSI bei Endometriose-Patientinnen mit normozoospermischem Sperma und fand eine signifikant höhere Befruchtungsrate bei ICSI. Es gab jedoch keine Unterschiede in der durchschnittlichen Schwangerschaftrate. Weitere Forschung ist nötig, um die Vorteile von ICSI gegenüber einer konventionellen IVF bei Patientinnen mit Endometriose zu klären.
- PCOS: Eine vergleichbare Studie mit PCOS-Patientinnen zeigte ebenfalls eine signifikant niedrigere Befruchtungsrate bei IVF im Vergleich zu ICSI. Diese Ergebnisse legen nahe, dass ICSI die bei PCOS häufig beobachtete niedrige Befruchtungsrate und hohe Rate an fehlgeschlagenen Befruchtungen verbessern könnte. Da ICSI die Interaktion zwischen Spermien und der äussere Hülle der Eizelle (Zona pellucida) umgeht, deuten die Ergebnisse auf eine mögliche Anomalie der Zona pellucida bei PCOS-Patientinnen hin, die die Befruchtung beeinträchtigen könnte.
- Social Freezing: Werden aufgetaute Eizellen im Rahmen einer Kinderwunschbehandlung verwendet, eignet sich nur die Befruchtung mittels ICSI. Studien zeigen, dass das Einfrieren und Auftauen die äussere Hülle der Eizelle, die sogenannte Zona pellucida, verhärten kann. Dadurch wird es für Spermien schwieriger, auf natürlichem Wege in die Eizelle einzudringen, wie es bei der konventionellen IVF der Fall wäre. Die ICSI-Methode umgeht dieses Problem, indem ein einzelnes Spermium direkt in die Eizelle injiziert wird, was die Befruchtungschancen deutlich erhöht.

Wie ist der Ablauf bei IVF und ICSI?
Der Ablauf einer künstlichen Befruchtung, egal ob IVF oder ICSI, ist in der Regel immer gleich. Der einzige Unterschied ist der Befruchtungsprozess. Die gesamte Behandlung wird in einem Kinderwunschzentrum durchgeführt und dauert von der Stimulation bis zum Schwangerschaftstest in der Regel etwa 4-6 Wochen, kann sich aber je nach individuellen Voraussetzungen und Behandlungsprotokoll unterscheiden.
In dem Kinderwunsch-Podcast mit Dr. Sylvia Bartnitzky erfährst du alles Wichtige über den Ablauf von IVF und ICSI:
Das passiert bei IVF und ICSI:
1) Voruntersuchungen: Vor Beginn der Behandlung werden sowohl bei der Frau als auch beim Mann umfassende Untersuchungen durchgeführt, um die Eignung für eine IVF oder ICSI zu prüfen und mögliche Ursachen für einen unerfüllten Kinderwunsch zu identifizieren. Dazu gehören ein Spermiogramm beim Mann, eine Ultraschalluntersuchung bei der Frau und ein Bluttest bei beiden Partnern. Ausserdem findet ein ausführliches Beratungsgespräch statt, in dem über den genauen Ablauf, Erfolgschancen und mögliche Komplikationen aufgeklärt wird.
2) Hormonelle Stimulation der Eierstöcke: Die Frau erhält Hormone (meist in Form von Injektionen), um das Heranreifen mehrerer Eizellen in den Eierstöcken zu fördern. Der Reifungsprozess wird durch regelmässige Ultraschalluntersuchungen und Bluttests überwacht.
3) Eizellentnahme (Follikelpunktion): Wenn die Eizellen reif sind, wird der Eisprung durch eine Hormongabe ausgelöst. Die reifen Eizellen werden unter Ultraschallkontrolle mit einer feinen Nadel über die Scheide aus den Follikeln (Eibläschen) abgesaugt. Dieser Eingriff erfolgt meist unter leichter Sedierung oder örtlicher Betäubung. Die entnommenen Eizellen werden im Labor in einer speziellen Nährlösung aufbewahrt und für die Befruchtung vorbereitet.
4) Spermiengewinnung: Am Tag der Eizellentnahme gibt der Partner eine Spermaprobe ab, die zur Befruchtung der Eizelle verwendet wird. Alternativ kann auch aufgetautes Sperma oder Spendersamen verwendet werden.
5) Befruchtung: Die Befruchtung ist der einzige Unterschied zwischen IVF und ICSI:
- IVF (In-vitro-Fertilisation): Die Eizellen werden mit einer vorbereiteten Samenprobe des Mannes in einer Petrischale zusammengebracht. Die Samenzellen befruchten die Eizellen also ohne Hilfe.
- ICSI (Intracytoplasmatische Spermieninjektion): Ein einzelnes Spermium wird unter einem Mikroskop direkt in die Eizelle injiziert. Diese Methode wird angewendet, wenn die Spermienqualität eingeschränkt ist oder bei vorherigen erfolglosen IVF-Versuchen.
6) Embryokultur: Die befruchteten Eizellen werden in einem speziellen Kulturmedium im Brutschrank kultiviert. Die Embryonen werden regelmässig beobachtet, um ihre Entwicklung zu beurteilen. Nach einigen Tagen werden die Embryonen mit dem grössten Entwicklungspotenzial für den Transfer ausgewählt.
7) Embryotransfer: In der Regel wird ein Embryo transferiert. Mit einem dünnen Katheter wird der Embryo über den Gebärmutterhals in die Gebärmutterhöhle übertragen. Damit sollen Mehrlingsschwangerschaften vermieden werden, die ein zusätzliches Risiko für Mutter und Kind bergen können.
8) Kryokonservierung: Nicht übertragene Embryonen guter Qualität können eingefroren (kryokonserviert) und für einen spätere Behandlungszyklus verwendet werden.
9) Schwangerschaftstest und Lutealphasenunterstützung: Nach dem Embryotransfer erhält die Frau in der Regel Medikamente zur Unterstützung der Einnistung des Embryos in die Gebärmutterschleimhaut in Form von Progesteron. Etwa zwei Wochen nach dem Embryotransfer wird ein Bluttest durchgeführt, um festzustellen, ob eine Schwangerschaft eingetreten ist (Messung des hCG-Wertes).

Wie viel kostet eine IVF oder ICSI?
Eine IVF oder ICSI kosten zwischen CHF 5'000 und CHF 8'000 pro Behandlungszyklus. In der Schweiz werden IVF oder ICSI nicht wie in Deutschland oder Österreich von der Krankenkasse erstattet, sondern müssen selbst gezahlt werden – sofern vor der Diagnose “Unfruchtbarkeit” keine Zusatzversicherung abgeschlossen wurde.
Häufig gestellte Fragen zu ICSI und IVF
Welche Alternativen gibt es zur IVF oder ICSI?
Nicht immer müssen eine IVF oder ICSI zum Einsatz kommen. Manchmal reichen auch schon sanftere Methoden wie Zyklusmonitoring oder eine Hormonbehandlung aus, um eine erfolgreiche Schwangerschaft herbeizuführen. Ist die weibliche Fruchtbarkeit nur minimal beeinträchtigt und die Eileiter durchlässig, kann auch eine Insemination (IUI) durchgeführt werden.
Wie häufig ist eine Überstimulation?
Das Risiko ein Überstimulationssyndrom (OHSS) nach einer IVF oder ICSI zu entwickeln ist relativ gering und beträgt ca. 1 %. In den meisten Fällen ist das OHSS mild und kann ambulant behandelt werden. Schwere Formen sind selten, können aber eine stationäre Behandlung erfordern.
Fruchtbarkeitsanalyse liefert Klarheit
Sowohl ICSI als auch IVF können gute Optionen sein, um schwanger zu werden. Insbesondere wenn andere Methoden wie Hormontherapie oder IUI erfolglos geblieben sind oder die Fruchtbarkeit deutlich beeinträchtigt ist. Ob eine IVF oder eine ICSI besser für dich geeignet ist, wird ein Arzt oder eine Ärztin mit dir nach einem ausführlichen Gespräch und einer umfassenden Fruchtbarkeitsanalyse besprechen.
Wenn das Sperma deines Partners (oder Spendersamen) genügend Spermien in ausreichend guter Qualität enthält, wird in der Regel eine Insemination oder IVF durchgeführt.
Liegen stärkere Beeinträchtigungen vor, sowohl was die Spermienqualität als auch -anzahl betrifft, wird eine ICSI durchgeführt. Auch nach einer TESE, im Rahmen einer Präimplantationsdiagnostik oder nach Social Freezing kommt ebenfalls die ICSI zum Einsatz. Weiterhin haben Studien ergeben, dass eine ICSI bei Erkrankungen wie Endometriose oder PCOS zu besseren Befruchtungsraten führt.